Lors du dernier Téléthon, une certaine frange de l'Eglise catholique, jugeant le diagnostic pré-implantatoire (DPI) ouvertement eugénique, en demandait son interdiction. Au-delà de cette position extrémiste, les limites des indications du DPI font aujourd'hui débat dans les milieux médicaux.
Le DPI, pour quoi faire ?
En France, depuis l'année 2000, près de 200 enfants sont nés grâce au diagnostic pré-implantatoire (DPI). Le DPI est un diagnostic biologique effectué à partir de cellules prélevées in vitro sur l'embryon. Il permet à des couples ayant un risque élevé de transmettre une maladie génétique d'éviter le passage par un diagnostic prénatal (DPN) effectué pendant la gestation qui pourrait conduire à une interruption médicale de grossesse tardive. Il impose donc un recours à une aide médicale à la procréation pour des couples qui ne présentent souvent pas de problèmes de stérilité.
Régie par différentes lois de bioéthique du code de Santé publique, la pratique du DPI est très encadrée. Son recours n'est autorisé qu'à titre exceptionnel, lorsqu'un couple a une forte probabilité de donner naissance à un « enfant atteint d'une maladie génétique d'une particulière gravité reconnue comme incurable au moment du diagnostic ». Pour certains, la loi est parfaitement claire, non restrictive, car elle permet une adaptation au cas par cas. Pour d'autres, elle est imprécise et laisse le champ ouvert à trop d'interprétations.
Dans d'autres pays, comme l'Angleterre, l'Inde ou la Chine, le DPI, au-delà du diagnostic de pathologie, est utilisé pour rechercher le sexe d'un embryon permettant ainsi à un couple de choisir le sexe de son enfant avant même le début de la grossesse. Il s'agit d'un "diagnostic de sexe pour convenance personnelle". Dans ce cas, des embryons sains sont détruits et ce, en raison de leur sexe. En France, ce type de diagnostic n'est pas à l'ordre du jour. Pour autant, les limites aux indications du DPI font toujours débat.
Comment fait-on un diagnostic pré-implantatoire ?
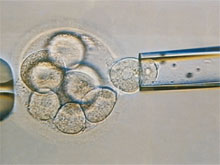
Le couple pour lequel le DPI est accepté va successivement subir un bilan de fertilité puis une étude de faisabilité. Par la suite, il faut effectuer une fécondation in vitro. Pour cela, la femme va subir une stimulation hormonale des ovaires afin de déclencher des ovulations. Les ovocytes obtenus par cette technique vont être prélevés, puis inséminés par injection intra cytoplasmique d'un spermatozoïde (ICSI). L'embryon obtenu va être déposé dans un milieu de culture et au bout de trois jours, il va subir une biopsie.
Après perforation de la membrane avec un laser, deux des huit cellules qui le composent vont être prélevées puis analysées, soit par des méthodes de diagnostic moléculaire (pour rechercher des maladies génétiques), soit par analyse chromosomique (pour faire un diagnostic de déséquilibres chromosomiques dans les noyaux des cellules).
24 heures après, les embryons indemnes de la maladie recherchée seront transférés dans l'utérus. Un test de grossesse par dosage des hormones HCG sera ensuite effectué.
Le risque d'erreur est de 2.2%, c'est pourquoi un DPN sera proposé au cours de la grossesse afin de confirmer l'absence de maladie.
Le cas dérangeant de Strasbourg
Cet été, lors d'une présentation au congrès de l'European Society of Human Reproduction and Embryology à Prague, Stéphane Viville, biologiste à Strasbourg, a fait une présentation de son travail sur l'utilisation du diagnostic pré-implantatoire (DPI) pour rechercher une prédisposition à développer un certain type de cancer du côlon.
Ce qui a été reproché à l'équipe de Strasbourg, c'est d'avoir étendu les indications du DPI à la recherche d'une prédisposition au développement d'un cancer. Stéphane Viville s'en défend en affirmant qu'il s'agit non pas d'une probabilité mais bien d'une certitude de développer un cancer du côlon entre 18 et 40 ans.
En revanche, le doute qui pèse sur certaines prédispositions pose, selon lui, de véritables questions dans le cas du cancer du sein pour lequel les gènes BRCA1 et BRCA2 sont impliqués. En effet, des mutations de ces gènes entraînent une probabilité plus importante, mais non une certitude, de développer un cancer du sein à l'âge adulte. L'élimination d'un embryon porteur de ces mutations pourrait donc potentiellement entraîner l'élimination d'un embryon qui ne donnera jamais un individu malade de cette pathologie.
D'autres pays européens ont déjà franchi le pas et Stéphane Viville n'est pas opposé à cet élargissement de l'utilisation du DPI à des fins de recherche de prédispositions aux cancers. De même l'extension du diagnostic pré-implantatoire au dépistage de la trisomie 21 lui paraît envisageable. Un avis qui n'est pas partagé par tous.
Le cancer du côlon dépisté par l’équipe de Strasbourg
Il s'agit du cancer du côlon dans la polypose familiale colique. Le patient atteint de cette maladie héréditaire va subir des coloscopies tous les deux ans à partir de l'âge de 5 ou 10 ans. Il va donc bénéficier d'une surveillance régulière.
On verra par la suite l'apparition des polypes dans l'intestin entre 18 et 40 ans. A partir d'un nombre trop important de polypes, le seul traitement qui existe aujourd'hui est l'ablation partielle progressive du côlon et du rectum.
A Strasbourg, entre octobre 2002 et février 2006, 15 couples ont demandé le DPI pour cette pathologie, 12 tentatives ont eu lieu, 8 transferts embryonnaires ont finalement réussi qui ont donné lieu à 5 grossesses. Au final, trois enfants indemnes sont nés.
Une loi floue, donc sage ?
Pour François Thépot, professeur d'embryologie et adjoint au directeur médical et scientifique de l'Agence de biomédecine, « la loi est sage, car elle laisse le contrôle aux centres pluri-disciplinaires de diagnostic prénatal ». Ce sont ces centres composés de médecins pédiatres, généticiens, gynécologues et échographes qui délivrent les attestations de faisabilité du DPI.
Créée en 2004, lors de la révision de la loi de bioéthique, l'Agence de biomédecine est chargée, entre autres, de distribuer les agréments aux centres, de les contrôler et de faire en sorte que les lois sur le DPI et le DPN soient respectées.
La réglementation autour du DPI et les lois de bioéthique
La France a souhaité se munir d'un arsenal législatif conséquent pour encadrer l'usage du DPI. C'est en 1994 qu'elle a voté les premières lois de bioéthique.
Le décret d'application publié en 1999 a permis la mise en place des deux premiers centres de DPI à Strasbourg et à Paris. Depuis, un troisième centre a été ouvert à Montpellier.
La révision de la loi de bioéthique en 2004 a instauré l'existence des centres pluri-disciplinaires de diagnostic prénatal (CPDPN), qui sont aujourd'hui au nombre de 47.
Les activités autour du DPI et du DPN sont régies par des lois du code de la Santé publique.
A quand un statut pour l'embryon ?
Pour le Comité consultatif national d'éthique, « la justification première du DPI est la naissance d'un enfant indemne d'une affection génétique grave qui le menace ».
Claude Sureau est ancien président de l'Académie de médecine, gynécologue-obstétricien et membre du Comité consultatif national d'éthique. Pour lui, l'utilisation du DPI pour rechercher une prédisposition aux cancers n'est pas souhaitable.
Mais au-delà, le DPI et ses dérives comme le diagnostic de sexe pour convenance personnelle posent directement le problème du statut de l'embryon en France : « Le législateur a toujours refusé de répondre à cette question : si l'embryon n'est ni une chose, ni une personne, alors qu'est-il ? »
Gare au mythe de “l'enfant parfait“ !
Aujourd'hui dans le monde, le DPI pour le choix du sexe représente 4% de l'ensemble des DPI (selon le consortium de l'European Society of Human Reproduction and Embryology). La liste des pathologies prises en charge par ce diagnostic ne cesse de s'allonger. Rien qu'à Strasbourg, en 2004, la modélisation de nouveaux tests a permis de prendre en charge non plus cinq maladies (mucoviscidose, maladie de Hungtington, maladie de Steiner, amyotrophie spinale et myopathie myotubulaire) comme en 2000 mais treize et, selon Stéphane Viville, « la demande des couples va grandissante ».
Pour Jacques Testart, l'un des « pères » d'Amandine – le premier bébé-éprouvette français –, réputé pour ses virulentes prises de position autour du développement des technosciences, « puisqu'il n'est pas possible de dire la limite entre une maladie grave et un handicap léger [compte tenu de l'imprécision de la loi], le DPI constitue bien une pratique au champ potentiellement illimité. » Pour lui, « il ne manque qu'une seule chose au DPI pour faire de l'eugénisme à grande échelle : la production massive d'ovocytes ».
Des laboratoires se penchent actuellement sur ce type de production à partir de prélèvements de tissu ovarien. Une grande quantité d'ovocytes permettrait d'augmenter d'autant le nombre d'embryons analysables avec le risque que certains y cherchent avec un peu trop d'ardeur l'impossible "enfant parfait"…