Pour répondre aux problèmes de stérilité, la médecine offre aujourd’hui des techniques de mieux en mieux adaptées. Mais qui peuvent parfois être détournées de leur but premier…
Les techniques d’assistance médicale à la procréation
Lorsque l’infertilité de la femme et/ou de l’homme a été médicalement diagnostiquée, des techniques peuvent venir au secours des couples pour réaliser leur désir d’enfant. Commence alors le parcours du combattant de l’assistance médicale à la procréation (AMP).
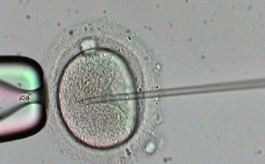
Les techniques d’AMP consistent soit à injecter du sperme directement dans la cavité utérine (insémination artificielle), soit à inséminer, dans un tube à essai, des ovocytes avec du sperme (fécondation in vitro) ou directement avec des spermatozoïdes (ICSI ou injection intracytoplasmique de spermatozoïde).
Les embryons conçus au laboratoire sont ensuite transférés dans la cavité utérine de la future mère. En général, trois embryons, au maximum, sont transférés et ceux qui restent sont congelés en vue d'un transfert ultérieur.
(Voir l’article “Ces embryons venus du froid”)
Dans notre pays, près de 30 000 couples ont recours chaque année aux techniques d’AMP et un enfant sur cent en est issu, soit environ 7 000 par an – la moitié étant des jumeaux.
La morbidité et le taux de malformations des enfants à la naissance sont identiques, que ces enfants soient issus d’une procréation naturelle ou assistée. Certains scientifiques invoquent toutefois un hypothétique risque de transmission de la stérilité* du père au fils avec l’ICSI (quand la cause de la stérilité est liée à des anomalies de structure du chromosome Y). Mais seul un recul suffisant permettra de répondre à cette question.
En France – où la stérilité est reconnue comme une maladie prise en charge à 100% (la Sécurité sociale rembourse intégralement quatre tentatives d’AMP) –, la loi ne fixe pas une limite d’âge pour accéder aux techniques d’AMP : il faut seulement que l’homme et la femme soient “en âge de procréer''. Néanmoins, la plupart des hôpitaux publics n’acceptent les femmes que jusqu’à 43 ans, pour une meilleure efficacité de l’AMP.
*Stérilité : Selon l’OMS, un couple est dit ''stérile'' lorsqu’il n’a pas réussi à concevoir un enfant après deux ans de relations sexuelles sans contraception.
Le don de gamètes
Il permet de suppléer l'absence ou la très sévère déficience de spermatozoïdes chez l'homme ou d’ovules chez la femme.
L'insémination artificielle peut être réalisée avec un don de sperme ; la fécondation in vitro et l'ICSI, avec un don de sperme ou d'ovocyte.
Le don de sperme a été établi en France en 1971 par les CECOS (centres de conservation et d'étude du sperme humain). Plus de 15 000 enfants sont nés sur notre territoire avec ce recours, et pour la seule année 1999, près de 2 000 couples ont fait une demande d’insémination artificielle avec sperme de donneur.
Face à la pénurie de dons de sperme, le délai d'attente moyen s'élève aujourd’hui à un an. C’est encore plus long pour recevoir des ovocytes : le délai d'attente peut alors excéder deux ans. Il n’existe pas de banque d’ovocytes équivalente aux CECOS car la technique de congélation d’ovocytes n’est pas encore au point.

Si la gratuité du don de gamètes* fait l’unanimité des pratiques et des lois en Europe, le principe de l’anonymat divise les différents pays.
L’Allemagne, l’Autriche, la Suède et la Suisse refusent, par exemple, le principe de l’anonymat. Alors qu’à l’opposé, la France, l’Espagne et la Norvège imposent dans leur loi l’anonymat du tiers donneur de gamètes.
*Gamètes : Ce sont les cellules de la reproduction : chez la femme, les ovules (également nommés ovocytes à un certain stade de leur développement), fabriqués par les ovaires, et chez l'homme, les spermatozoïdes, fabriqués par les testicules. La rencontre d'un ovocyte et d'un spermatozoïde pour former un œuf s'appelle la fécondation. De nombreux cas de stérilité féminine ou masculine sont liés aux gamètes : gamètes inexistants, ou en nombre insuffisant, ou anormaux.
L’accueil d’embryons
En France, le double don de gamètes étant interdit (il est en revanche reconnu en Espagne, au Danemark et au Royaume-Uni), seul l'accueil d'embryons surnuméraires, c'est-à-dire d'embryons congelés ne s'inscrivant plus dans un projet parental, peut répondre à une double stérilité de l’homme et de la femme.
Bien que prévu dans la loi de 1994, le cadre juridique de l’accueil d’embryon n’a été précisé que cinq ans plus tard, dans le décret du 2 novembre 1999. Il obéit aux mêmes principes que le don de gamètes : volontariat, anonymat et gratuité.
Les enfants de l’AMP
Présentés en juillet 2001 au 17e congrès de l’ESHRE (European Society of Human Reproduction and Embryology), les résultats d’une étude européenne sur le développement psychologique à 11-12 ans des enfants de l’AMP sont rassurants : selon les parents et les professeurs, ils n’ont pas plus de conflits ou de difficultés que les enfants conçus spontanément ou adoptés.
Les parents FIV, quant à eux, semblent plus impliqués au plan émotionnel dans les relations avec leur enfant que les parents ayant conçu spontanément. Cette étude, menée par Susan Golombok, directrice du Family & Child Psychology Research Centre à Londres, a permis de comparer 116 familles ayant obtenu un enfant par fécondation in vitro, 111 familles ayant bénéficié d’une insémination artificielle avec don de sperme, 115 familles ayant adopté un enfant et 123 familles ayant conçu naturellement.
Ces familles ont été recrutées dans quatre pays : Royaume-Uni, Italie, Espagne, Pays-bas. Une première enquête avait déjà été effectuée alors que les enfants étaient âgés de 4 à 8 ans. C’est la seule étude qui suit ainsi le développement psychologique des enfants de l’AMP de l’enfance à l’adolescence.
Sélectionner l'enfant à naître
À titre exceptionnel, des tests de dépistage peuvent être réalisés sur les embryons conçus au laboratoire avant leur transfert dans l'utérus, afin d'identifier les gènes responsables de graves maladies génétiques.
Depuis juillet 1999, la loi française permet le recours à ce diagnostic pré-implantatoire (voir l’article ''Diagnostic pré-implantatoire'') mais seulement quand le couple présente une forte probabilité de donner naissance à un enfant malade. Le tri d’embryons est alors possible…
Un autre cap a été franchi en octobre 2000 : pour la première fois, un couple américain fertile a eu recours à une technique d'assistance médicale à la procréation (fécondation in vitro) uniquement pour bénéficier du diagnostic pré-implantatoire et ce, afin de mettre au monde un bébé capable de guérir leur fillette leucémique.
Cette première mondiale a soulevé une importante question éthique : a-t-on le droit de concevoir et de sélectionner un embryon humain dans l'unique but de soigner un enfant malade ?